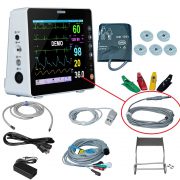
آزمون کنترل کیفی مانیتورینگ علایم حیاتی،ECG
تست کالیبراسیون مانیتورینگ علایم حیاتی،ECG
این روش اجرای آزمون بر اساس استانداردهای ارائه شده توسط اداره کل تجهیزات پزشکی استخراج و تدوین شده است. بندهای لیست شده در زیر برای انجام آزمون کنترل کیفی مانیتورینگ علایم حیاتی،ECG و از استانداردهایIEC60601-1:2005، IPM 493-20081015-01 و ANSI/AAMI EC13:20(مطابق دستورالعمل اداره کل تجهیزات پزشکی) تهیه و ارائه شده است. تمامی موارد انجام شده در این آزمون بعنوان سابقه کالیبراسیون تجهیز می بایست نگهداری شود اما برخی از موارد مهم تر آن را می توان در برگه کالیبراسیون ذکر نمود.
معمولا مانیتورینگ علائم حیاتی در بخش های زیر استفاده می شود:
اتاق ها عمل، دپارتمان ها و دستگاه های اورژانس، بخش مراقبت های ویژه، فضا های مراقبت متوسط، و سایر فضا های مراقبت خاص.
حوزه:
برای مانیتور های فیزیولوژیکی که یک یا ترکیبی از چند پارامتر زیر را دارا باشد کاربرد دارد:
الکترو کاردیو گراف (ECG)، پالس اکسی متر، فشار خون غیر تهاجمی، فشار خون تهاجمی، دما، کاپنوگراف و مانیتور های گاز های طبی، و/یا اکسیژن یا دی اکسید کربن پوستی[1]. این دستورالعمل می تواند برای مانیتور های کنار تختی، قابل حمل یا مانیتور های علایم حیاتی استفاده شود و برای استفاده با استگاه مرکزی تطبیق داده شود. برای مانیتور های آریتمی ECG یا مانیتور های دفیبریلاتور ( دستورالعمل 408 مربوط به دفیبریلاتور ار مشاهده نمایید) کاربرد ندارد.
توجه: دستورالعمل تک پارامتری برای پالس اکسی متر ( دستورالعمل 451)، مانیتور های فشار خون الکترونیکی غیر مستقیم (دستورالعمل 454)، منیتور های دما/ ترمومتر های الکترونیکی ( دستورالعمل 425)، کاپنومتر ها و مانیتور های گاز طبی چند گانه ( دستورالعمل 450)، و مانیتور های دی اکسید کربن و اکسیژن پوستی ( دستورالعمل 453).
| نوع | بازه | زمان لازم |
| اصلی | 12 ماه | 0 ساعت |
| فرعی | کاربرد ندارد | 0 ساعت |
مرور کلی:
مانیتور های فیزیولوژیکی چند پارامتری بطور معمول برای بیماران تحت بیهوشی، بعد از جراحی، و محیط مراقب ویژه استفاده می شوند. این مانیتور ها گستره ای از پارامتر های فیزیولوژیکی بیمار مانند الکتروکاردیوگرام (ECG)، پالس اکسی متر (SpO2)، فشار خون غیر تهاجمی (NIBP)، فشار خون تهاجمی (IBP)، دما، و اکسیژن/ کربن دی اکسید (tcpO2/Co2) پوستی را نمایش می دهند تا شخصی که به بیمار رسیدگی می کند بطور پیوسته علایم حیاتی بیمار را مشاهده نمایند. مانیتورها تنها برای نمایش ریتم قلبی پایه بیماران استفاده می شوند؛ نیازی نیست که موارد صحت و دقت الکتروکاردیوگراف ها را بر آورده کنند. گاز های دم و بازدم بیمار نیز در هنگام جراحی و تحت بیهوشی مانیتور می شوند.
وسایل آزمون، منابع، اجزا:
- آنالایزر ایمنی الکتریکی
- شبیه ساز ECG ( دامنه خروجی و نرخ کالیبره برای برخی آزمون ها)
- مقیاس اندازهگیری شفاف (ECG)
- SpO2، نرخ پالس، و شبیه ساز شکل موج پالس ( انتخابی، اما برای تست های پالس اکسی متر توصیه می شود)
- گیج ها و اندازه گیر های فشار کالیبره ( 0 تا 300mmHg) (NIBP)
- کرونومتر یا ساعت دارای ثانیه شمار
- تستر/ شبیه ساز NIBP (اختیاری)
- اتصالگر Y سازگار با اتصالگر های شلنگی کاف (NIBP)
- وسیله استوانه ای شکل برای شبیه سازی بازو ( برای مثال قوطی یا لوله) با قطر خارجی 3 تا 4 اینچ (NIBP)
- کاف فشار بزرگسالان دارای حباب فشار (NIBP)
- شبیه ساز مبدل IBP
- ترمومتر مرجع
- حمام آب دمای ثابت با بازه دمایی بین C˚30 تا C˚40 (ترمومتر ها)
- شبیه ساز پروب بیمار ( اختیاری برای ترمومتر های ترمیستوری)
- تجهیزات کالیبراسیون توصیه شده توسط تولید کننده برای tcpO2/CO2
- سیمولاتور بیمار تولید شده برای حمام آب یا tcpO2/CO2
اقدامات احتیاطی ویژه:
آزمون ایزولاسیون مانیتور ملزم به استفاده از منبع ولتاژ خط است. اگرچه این منبع باید شامل مقاومت محدود کننده جریان باشد، با استفاده از اقدامات احتیاطی از هر گونه تماس با هر مقداری از مدار برقدار جلوگیری نمایید. از وجد باتری با شارژ کامل یا دستگاه جایگزین قبل از آزمون اطمینان حاصل کنید.
روش آزمون:
مطمئن شوید که نحوه عملکرد دستگاه و اهمیت هر کنترل و هر شاخص و قابلیتهای آلارم را درک کرده اید. قبل ازشروع بازرسی به دقت این دستورالعمل، کتابچه راهنمای اوپراتورها، روشهای نگهداشت پیشگیرانه و بازرسی توصیه شده توسط تولید کننده(که معمولا در کتابچه سرویس گنجانده شده است) را مطالعه کنید. تصمیم نگهداری که بازتاب دهنده ی تجربیات قبلی با این نوع دستگاه و شرایط محیطی که در آن استفاده شده است میباشد را بااستفاده از فرم ارزشیابی پشتیبانی معیار پزشکی زیستی[2] مستند کنید. سپس بنابر نیاز از ابزار تغییر روش نگهداشت پیشگیرانه و بازرسی[3] برای اعمال تغییرات در روش استفاده کنید؛ برنامه فرم مستندی متناسب با تغییرات تولید خواهد کرد.
این دستورالعمل برای پوشش دادن چندین پارامتر فیزیولوژیکی طراحی شده است. به دنبال کنترل های کیفی و کمی که برای تمام دستگاه ها کاربرد دارند تست های خاص پارامتر آمده اند. هنگامی که این آزمون برای تمام پارامتر ها کاربرد ندارد، سرفصل آن درون پرانتز به پارامتر های مربوطه اشاره می کند. در اجرای بازرسی، ممکن است ترکیب برخی کنترل های کیفی و کمی ساده تر باشد ( برای مثال، آلارم ها).
برای هر نمایشگر سیستم فرم بازرسی جداگانه ای استفاده کنید ( برای مثال ایستگاه مرکزی و سایر نمایشگر های راه دور). عملکرد های تعاملی را از کنار هر تختی بازبینی کنید ( برای مثال صدای آلارم ایستگاه مرکزی، فغالیت های ثبت کننده نمودار هنگامی که نرخ ضربان قلب از حد.د تنظیم شده تجاوز می کند). نمایشگر های کنار هر تختی را بطور جداگانه بیازمایید، اما عناصر مشترک ( مانند کیفیت ترسیم ثبت کننده نمودار مرکزی) را فقط از یک تخت بیازمایید.
1) کنترل های کیفی مانیتورینگ عاتوم حیاتی:
1-1) شاسی و قاب (IPM)
سطح خارجی مانیتور ECG را از لحاظ تمیزی و شرایط فیزیکی عمومی بررسی کنید. از سالم بودن قاب های پلاستیکی، و حاضر بودن و محکم بودن تمام سخت افزارها، و از عدم وجود هر گونه علایمی از نشت مایعات و یا هر تخریب جدی دیگر اطمینان حاصل کنید.
1-2) نصب/بست ها (IPM)
اگر مانیتور روی یک طاقچه[4] نصب شده است، از بسته شدن محکم کانیتور به طاقچه و عدم وجود علایم از کار افتادگی طاقچه اطمینان حاصل کنید. از مناسب بودن تکنیک نصب برای وزن مانیتور و اینکه مجموعه و توزیع وزن پایدار است اطمینان حاصل کنید.
اگر مانیتور روی دیوار یا boom نصب شده است، باید در موقعیت و ارتفاعی باشد که براحتی قابل دیدن، تنظیم شدن، و استفاده توسط پرسنل بالینی باشد و جایی باشد که ضربه یا عدم دسترسی به بیمار برای مراقبت های عادی و اورژانسی ایجاد نکند. ( بطور کلی، شیء نباید بالای بیمار نصب شده باشد). اگر طاقچه بازوی متحرک دارد، از اینکه تمام بازه حرکت را دارا می باشد اطمینان حاصل کنید.
اگر مانیتور روی پایه چرخ دار یا ارابه نصب شده است، از چپ نشدن مانیتور هنگامی که فشار داده می شود یا چرخ ها به مانع گیر می کند ( برای مثال سیم برق، آستانه)، که ممکن است در طول حمل و نقل اتفاق بیافتد اطمینان حاصل کنید. اگر مانتور برای قرار گرفته شدن روی قفسه طراحی شده است، از اینکه قفسه پایه ها و نگهدارنده های غیر لغزشی دارد اطمینان حاصل کنید.
1-3) چرخ ها/ ترمز ها (IPM)
اگر مانیتور روی چرخ حرکت می کند، شرایط آنها را بررسی کنید. تجمع نخ و پرز دور چرخ ها را بررسی کنید، و مناسب بودن چرخیدن و دور زدن چرخ ها را بررسی کنید. عملکرد ترمزها و قفل های مفاصل گردان را بررسی کنید، اگر دستگاه این چنین تجهیز شده است.
1-4) دوشاخه برق AC (IPM)
دوشاخه برق AC را برای خرابی بیازمایید. لبه های فلزی را تکان دهید تا مشخص شود که محکم هستند یا خیر. دوشاخه را تکان دهید و به صدای تلق تلق برای تشخیص پیچ های شل گوش دهید. اگر مشکوک به هر گونه خرابی شدید، دو شاخه را باز کنید و آن را بطور کامل بازرسی کنید.
1-5) سیم برق(IPM)
سیم برق را، برای هر گونه نشانه ای از خرابی بازرسی کنید. در صورت خرابی، کل سیم را تعویض کنید یا، اگر خرابی نزدیک یکی از دو سر سیم است، مقدار آسیب دیده را ببرید. همچنین سیم برق شارژر باتری را بررسی کنید.
1-6) گلند ها و نگهدارنده های سیم(IPM)
گلند های دوانتهای هرکابل بیازمایید. از اینکه به محکمی کابل را نگه داشته باشند اطمینان حاصل کنید.
1-7) فن (IPM)
اگر مانیتور دارای فن می باشد، کارکرد بدون صدای آن و عدم جمع شدن کثیفی/خاک را بررسی کنید.
1-8) کنترل ها/ سوئیچ ها
تمام کنترل ها وسوئیچ ها را برای بازدید شرایط فیزیکی، ایمن بودن ازلحاظ نصب وحرکت صحیحشان امتحان کنید. سوئیچ های پوستی را برای خرابس پوسته آن( برای مثال توسط ناخن یا خودکار) بررسی کنید. درطول زمان بازرسی اطمینان حاصل کنیدکه همه کنترل وسوئیچ ها عملکرد مناسبی دارند.
هم ترازی سنسور های صفحه لمسی را بررسی کنید. فعال شدن عملکرد ها هنگامی که مرکز باکس مورد نظر لمس می شود را باز بینی کنید.
1-9) باتری/ شارژر
شرایط فیزیکی باتری ها و اتصالات باتری را اگر به راحتی قابل دسترسی است بازرسی کنید. آلارم قطع برقی که با باتری کار می کند را بررسی کنید، اگر اینچنین تجهیز شده است.
مانیتور را برای مدت چند دقیقه توسط انرژی باتری بکار بایندازید تاکافی بودن شارژ آن را بررسی کنید. ظرفیت باقیمانده باتری را با فعال کردن عملکرد تست باتری یا اندازه گیری ولتاژ خروجی آن بررسی کنید هنگامی که نیاز به تعویض باتری می باشد، باتری جدید را با تاریخ نصب آن برچسب گذاری کنید. . شرایط شارژر باتری را، و تا آنجا که امکان دارد، از اینکه واقعا باتری را شارژ می کند اطمینان حاصل کنید.
1-10) خود آزمون
اکثر مانیتور ها هنگامی که دستگاه روشن است دارای مد کاری خود آزمون هستند. بعلاوه خیلی از آنها قابلیت تنظیم خودکار دارند که از طریق منو تنظیمات که معمولا به ضربه ضدن به کلید های پنهان نیاز دارند. این مشخصات در صورت وجود باید آزموده و بازبینی شوند.
1-11) تنظیمات زمان/تاریخ
از صحیح بودن زمان و تاریخ تنظیم شده روی دستگاه اطمینان حاصل کنید.
1-12) رابط های شبکه/ بی سیم
برنامه ریزی جهت اطمینان از حفاظت در مقابل خطرهای احتمالی و آسیب پذیری در رابطه با محرمانه بودن، امنیت و در دسترس بودن اطلاعات الکترونیکی ذخیره شده یا انتقال داده شده توسط دستگاه یا سیستم و کسب اطمینان از اینکه این برنامه های پیشگیری کننده هنوز فعال هستند باید صورت گرفته شود. برای مثال آیا کلمات رمز به درستی وارد شده اند، آیا سیستم عامل و آنتی ویروس به روز شده است، یا دستگاه هنوز بر روی VPN کار میکند و تمهیدات امنیتی بی سیم هنوز سر جایشان هستند. فعال بودن روند تهیه کپی پشتیبان از داده ها و اینکه اطلاعات قابل بازیابی از کپی پشتیبان می باشد بررسی شود.
1-13) رکوردر و پرینتر (ثبت کننده و چاپگر)
اگر مانیتور ثبت کننده یا چاپگر دارد، کارکرد نرم، و یکنواخ بودن تغذیه کاغذ و عدم حرکت از سمتی به سمت دیگر و کیفیت خوب رسم ( که یعنی، باریک و پر رنگ) و اینکه پالس ها QRS ا سایر سیگمال های شبیه سازی شده مکرر بطور یکسان در تمام سرعت های کاغذ فاصله گذاری شده اند را بررسی کنید.
1-14) برچسبگذاری
حضور و خوانایی تمام پلاک کارد ها، برچسب ها، جداول تبدیل و کارت های آموزشی را بررسی کنید.
1-15) لوازم جانبی
ذخیره کافی لوازم جانبی ( برای مثال، الکترود های ECG، کاغذ رکوردر، پروب ها، مبدل ها، آداپتور مدار تنفس، خط های نمونه برداری، فیلتر ها/ تله آب) شامل قطعات یدکی داخل یونیت یا در ایستگاه پرستاری را بررسی کنید.
استفاده سایز نا مناسب لوازم جانبی ( برای مثال پروب های SpO2، کاف های فشار خون) خطای قابل توجهی در اندازه گیری هایی مانند فشار خون، SpO2، و غیره می تواند ایجاد کند. پرسنل بالینی باید آموزش ببینند که لوازم جانبی نا مناسب را جایگزین نکنند. نگه داشته شدن لوازم جانبی مناسب همراه یونیت یا دسترسی سریع آن ها ( برای مثال در ایستگاه پرستاری نزدیک) را بازبینی کنید. لوازم جانبی باید متناسب با مشخصات فیزیکی بیماری که احتمال استفاده دستگاه برای آن وجود دارد باشد ( برای مثال کاف های کوچکتر برای بخش اطفال).
1-16) کابل ها (ECG)
کابل ها و لید های بیمار و گلند های آنها را برای شرایط عمومی بازرسی کنید. با دقت کابل ها را برای شکستگی در عایق و اطمینان از اینکه به محکمی به کانکتور در هر انتها وصل شده است برای جلو گیری از چرخش و سایر کشش ها بیازمایید. دستگاه را به شبیه ساز ECG متصل نمایید و نمایش شکل موج ECG تمیز ( که یعنی، بدون نویز) روی صفحه مانیتور را بازبینی کنید. با انعطاف کابل های الکتریکی نزدیک به هر انتها و به دنبال کارکرد خطا دار از عدم وجود خطا های متناوب ( برای مثال آلارم/هشدار خاموشی لید ها) اطمینان حاصل کنید.
1-17) کابل ها (SpO2, IBP,، دما، کاپنومتر، tcpO2/CO2)
هر کابلی ( برای مثال که پروب ها را متصل می کند) و گلند هایش را برای شرایط عمومی بررسی کنید. . با دقت کابل ها را برای شکستگی در عایق و اطمینان از اینکه به محکمی به کانکتور در هر انتها وصل شده است برای جلو گیری از چرخش و سایر کشش ها بیازمایید. با انعطاف کابل های الکتریکی نزدیک به هر انتها و به دنبال کارکرد خطا دار از عدم وجود خطا های متناوب اطمینان حاصل کنید.
توجه: پالس اکسیمتر هایی که با MRI همساز هستند کابل های فیبر نوری دارند. از منعطف کردن بیش از حد کابل های فیبر نوری برای جلوگیری از شکستگی خودداری کنید.
1-18) لوله ها/ شلنگ ها/ حباب ها (NIBP)
شرایط تمام لوله ها، شلنگ ها و حباب ها را در صورت وجود چک کنید. از عدم ترک خوردگی و پیچیده شدن آن ها اطمینان حاصل کنید.
1-19 اتصالات/ اتصالگر ها (ECG، SpO2، IBP، دما، کاپنومتر، tcpO2/CO2)
تمام اتصالات و اتصالگر ها (شامل ورودی نمونه گاز یا اتصالگر های پورت تخلیه بطور مناسب) را برای شرایط عمومی بیازمایید. اتصالات باید محکم باشد ( یا متناسب با آنچه توسط تولید کننده مشخص شده است) و نباید نشتی داشته باشد. پین های اتصال الکتریکی یا سطوح باید صاف وتمیز باشند. محکم گرفته شدن لید ها، الکترود ها، پروب ها، سنسور ها، خطوط نمونه برداری و غیره توسط اتصالگر های مناسب آنها را بازبینی کنید. اگر اتصالگر های کلید گذاری شده استفاده می شوند، از صحیح بودن کلید گذاری را اطمینان حاصل کنید.
1-20 اتصالات/ اتصالگر ها (NIBP)
تمام اتصالات و اتصالگر ها را برای شرایط عمومی بیازمایید. اتصالات باید محکم باشد ( یا متناسب با آنچه توسط تولید کننده مشخص شده است) و نباید نشتی داشته باشد. اگر اتصالگر های کلید گذاری شده استفاده می شوند، از صحیح بودن کلید گذاری را اطمینان حاصل کنید. هنگامی که ممکن است، از استفاده طرح های اتصالگری ( برای مثال کانکتور های قفلی) که عدم اتصال را کاهش می دهند اطمینان حاصل کنید. کانکتور ها را برای جابجایی سهوا بررسی کنید، جایی که ممکن است، مطمئن شوید کانکتور های لوازم غیر وریدی/ غیر عروقی و کانکتور های جانبی با کانکتور های Leur جفت نمی شوند.
1-21) سنسور ها/ خطوط نمونه برداری (کاپنو متر ها)
شرایط عمومی این لوازم را بررسی کنید. اگر خطوط نمونه برداری یکبار مصرف استفاده می شوند، از وجود ذخیره کافی اطمینان حاصل کنید.
1-22) فیلتر ها ( کاپنومتر ها)
شرایط تمام فیلتر های گاز (هوا) را بررسی کنید. درصورتی که مناسب است آنها را تمیز یا تعویض کنید، و این مسئله را روی فرم بازرسی درج کنید. ( برخی تولید کننده هاتعویض سالانه فیلتر ها را حتی اگر تمیز بنظر می رسند توصیه کرده اند.)
1-23) پمپ ( کاپنومتر ها)
شرایط فیزیکی و کارکرد مناسب پمپ را بررسی کنید. در صورت نیاز روغن کاری یا تمیز کاری کنید، و این مطلب را روی فرم بازرسی درج کنید.
1-24) بررسی نشتی ( کاپنومترها)
انتها ورودی خط مانیتورینگ را درپوش بگذارید یا پایان دهید و جریان در سر خروجی را بررسی کنید. اگر هر گونه جریانی وجود دارد، این نشان دهنده نشتی است، که باید مکانش مشخص شود و تعمیر گردد.
1-25) نمایشگر ها/ نشانگر ها (ECG)
عملكرد تمام چراغ ها ، نشانگرها ، قسمت هاي اندازه گيري ، تمامي نشانگرهاي چشمی بر روي مانیتور و شارژرش( درصورت وجود) را بررسي كنيد. سیگنال ECG شبیه سازی شده را روی نمایشگر مشاهده نمایید، و پیروری از موارد زیر را بازبینی کنید:
خط مبدا باید صاف باید. تداخل نویز 50/60Hz نباید با اتصال شبیه ساز ECG روی خط مبدا بیافتد.
سیمولاتور را به ریتم سینوسی و نرخ ضربان قلب 10bpm تنظیم کنید. تمام قسمت های ECG شبیه سازی شده باشد واضح و نمایان باشد، شامل موج P و QRS. مقدار نرخ ضربان قلب باید 100bpm±2bpm باشد. نور های محیط نباید روی دید ترسیم بگذارد. ( اگر مانیتور ها طوری قرار داده شده اند که نور محیط از صفحه نمایشگر منعکس می شود، و باعث دشواری دید ECG می شود، سعی کنید روشنایی و کنتراست نمایشگر را تنظیم کنید.)
1-26) نمایشگر ها/ نشانگر ها (SpO2)
عملكرد تمام چراغ ها ، نشانگرها و نمایشگرهاي چشمی بر روي مانیتور و شارژرش( درصورت وجود) را بررسي كنيد. از عملکرد مناسب تمام قطعات نمایشگر دیجیتال اطمینان حاصل کنید. عملکرد پرینتر های داخلی یا جانبی و کیفیت خروجی آن را باز بینی کنید. اگر مانیتور مجهز به امکان ایجاد صدا هنگام تشخیص پالس است این خصوصیت آن را بررسی کنید.
پروب پالس اکسی متر را به انگشت یا شبیه ساز متصل کنید، و از نمایش مقدار منطقی SpO2 و نرخ پالس اطمینان حاصل کنید. SpO2 یک فرد بزرگسال سالم باید بین 95% تا 100% باشد. نرخ پالس باید با پالسی که بطور لمسی بدست آمده مطابقت داشته باشد (در بازه 10% ای آن). اگر شبیه ساز استفاده شده است، مقادیر مختلف نرخ پالس و SpO2 را تست کنید، و عدم حضور نویز اضافی را بررسی کنید.
1-27) نمایشگر ها/ نشانگر ها (NIBP، IBP ، tcpO2/CO2)
عملكرد تمام چراغ ها ، نشانگرها، اندازه گیر ها، گیج ها و نمایشگرهاي چشمی مانیتور را بررسي كنيد. از عملکرد مناسب تمام قطعات نمایشگر دیجیتال اطمینان حاصل کنید.
1-28) نمایشگر ها/ نشانگر ها (Temp،دما)
در طول بازرسی عملكرد تمام چراغ ها ، نشانگرها، اندازه گیر ها و نمایشگرهاي چشمی روي ترمومتر و شارژرش( درصورت وجود) را بررسي كنيد.
چراغ تمام رقم ها روی نمایشگر را با مشاهده تغییر دما های خوانده شده با گرم شدن پروب ها در هنگام آزمون صحت حمام آب یا با تغییر شبیه ساز پروب در بازه دنجش بررسی کنید.
در موقعیت صد نمایشگر فارنهایت نمایش داده شدن “1” را باز بینی کنید.
1-28) نمایشگر ها/ نشانگر ها ( کاپنومتر ها)
عملكرد تمام چراغ ها ، نشانگرها، اندازه گیر ها، گیج ها و نمایشگرهاي چشمی مانیتور را بررسي كنيد. از عملکرد مناسب تمام قطعات نمایشگر دیجیتال و اینکه مانیتور شکل موج ها و اطلاعات روند را نمایش می دهد اطمینان حاصل کنید.
آداپتور مسیر هوا تمیز و خط نمونه برداری را به مانیتور متصل نمایید، قبل از توقف از طریق آداپتور عمل دم و بازدم را انجام دهید. نمایش نرخ تنفس و اینکه موج CO2 نفس ها را نشان می دهد باز بینی کنید.
1-29) کالیبراسیون کاربر (NIBP، کاپنومتر ها، tcpO2/CO2)
از کارکرد عملکرد کالیبراسیون مطمئن شوید.
1-30) کالیبراسیون کاربر (IBP)
عملکرد مناسب کنترل های کالیبراسیون و تنظیم صفر را باز بینی نمایید.
مانیتور را با مبدل یا شبیه ساز مبدل متصل صفر نمایید، و از قرار نداشتن تنظیم صفر در تنظیمات حد اکثر اطمینان حاصل کنید. عملکرد مناسب کالیبراسیون و اینکه تنظیم گین و کالیبراسیون، اگر توسط کاربر تنظیم می شود، رنج کافی در هر دو طرف نقطه تنظیم صحیح فراهم می آورد را بررسی کنید.
برخی مانیتور ها دارای مقاومت کالیبراسیون داخل اتصالگر کابل مبدل می باشند. با این دستگاه ها، عملکرد کالیبراسیون مانیتور با شبیه ساز مبدل که معمولا حاوی این مقاومت کالیبراسیون نمی باشد، کار نمی کند.
1-31) کالیبراسیون کاربر (دما)
کارکرد عملکر کالیبراسیون را بررسی کنید. اگر ترمومتر تنظیم کالیبراسیون خارجی دارد، امکان تنظیم کنترل در نقطه ای که ترمومتر را وارد کالیبراسیون کند و اینکه این تنظیم نزدیک به انتها محدوده اش نمی باشد را بررسی کنید. تنظیمات نزدیک به انتهای محدوده آن می تواند نشانگر نیاز ترمومتر به تعویض باتری یا تنظیمات داخلی باشد.
1-32) آلارم ها (ECG)
تنظیم مناسب و استوار بودن (که یعنی، دربخش مراقبت بیمار) خصوصیات آلارم تنظیم شونده، و بلند بودن و مشخص بودن و/یا روشن بودن کافی که قابل دیدن باشد در محیطی که مانیتور معمولا استفاده می شود را بررسی کنید. اگر نشانگر آلارم رها دور لازم باشد، موجود بودن و عملکرد آن را بررسی کنید. کنترل صدای آلارم شنیداری نباید به آلارم اجازه خاموش شدن یا کم شدن آن به حدی که غیر قابل تشخیص باشد بدهد مگر اینکه مانیتور به مانیتور ایستگاه مرکزی شبکه شده باشد.
مانیتور را طوری بکار بیاندازید که آلارم شنیداری و دیداری فعال شود. صدای آلارم مناسب و هر خصوصیات مرتبطی مانند فعال شدن رایتر مستقیم خودکار یا عملکرد فریز نمایشگر را بررسی کنید. آلارم فعال را خاموش کنید و زمانی که برای به صدا در آمدن دوباره آلارم طول می کشد را اندازه گیری کنید. شبکه آلارم تخت تا تخت و تخت تا ایستگاه مرکزی را ( هر کجا که مناسب است) بررسی کنید.
تنظیمات آلارم آریتمی را مرور کنید و مطمئن شوید که مطابق با تنظیمات قابل قبول بخش مراقبتی که مانیتور در آن در حال استفاده است می باشد.
1-33) آلارم های (SpO2)
تنظیم مناسب و استوار بودن (که یعنی، دربخش مراقبت بیمار) خصوصیات آلارم تنظیم شونده، و بلند بودن و مشخص بودن و/یا روشن بودن کافی که قابل دیدن باشد در محیطی که مانیتور معمولا استفاده می شود را بررسی کنید. اگر نشانگر آلارم رها دور لازم باشد، موجود بودن و عملکرد آن را بررسی کنید. کنترل صدای آلارم شنیداری نباید به آلارم اجازه خاموش شدن یا کم شدن آن به حدی که غیر قابل تشخیص باشد بدهد مگر اینکه مانیتور به مانیتور ایستگاه مرکزی شبکه شده باشد.
مانیتور را طوری بکار بیاندازید که آلارم شنیداری و دیداری فعال شود. صدای آلارم مناسب و هر خصوصیات مرتبطی مانند فعال شدن رایتر مستقیم خودکار یا عملکرد فریز نمایشگر را بررسی کنید. آلارم فعال را خاموش کنید و زمانی که برای به صدا در آمدن دوباره آلارم طول می کشد را اندازه گیری کنید. شبکه آلارم تخت تا تخت و تخت تا ایستگاه مرکزی را ( هر کجا که مناسب است) بررسی کنید.
پروب را به انگشت یا لاله گوش یا یک شبیه ساز متصل نمایید، و حدود آلارم نرخ پالس و SpO2 را طوری تنظیم کنید که آلارم های دیداری و شنیداری فعال شوند. وقوع آلارم در 1%ای بازه SpO2 یا 3 بیت در دقیقه تنظیمات را بررسی کنید. اگر خصوصیت خاموشی آلارم را دارد، روش ری ست کردن( برای مثال دستی یا خودکار) در مقابل آنچه تولید کننده مشخص کرده است را بررسی کنید. پروب را از نوک انگشت یا لاله گوش برداشته و مطمئن شوید که آلارم قطع پروب یا آلارم مشابهی رخ می دهد.
1-34) آلارم ها (NIBP)
تنظیم مناسب و استوار بودن (که یعنی، دربخش مراقبت بیمار) خصوصیات آلارم تنظیم شونده، و بلند بودن و مشخص بودن و/یا روشن بودن کافی که قابل دیدن باشد در محیطی که مانیتور معمولا استفاده می شود را بررسی کنید. اگر نشانگر آلارم رها دور لازم باشد، موجود بودن و عملکرد آن را بررسی کنید. کنترل صدای آلارم شنیداری نباید به آلارم اجازه خاموش شدن یا کم شدن آن به حدی که غیر قابل تشخیص باشد بدهد مگر اینکه مانیتور به مانیتور ایستگاه مرکزی شبکه شده باشد.
مانیتور را طوری بکار بیاندازید که آلارم شنیداری و دیداری فعال شود. صدای آلارم مناسب و هر خصوصیات مرتبطی مانند فعال شدن ثبت کننده خودکار یا عملکرد فریز نمایشگر را بررسی کنید. آلارم فعال را خاموش کنید و زمانی که برای به صدا در آمدن دوباره آلارم طول می کشد را اندازه گیری کنید. شبکه آلارم تخت تا تخت و تخت تا ایستگاه مرکزی را ( هر کجا که مناسب است) بررسی کنید.
کارکرد هر آلارم مرتبط ( برای مثال خالی شدن خود کار) را بررسی کنید. ممکن است در این زمان امکان بررسی تمام آلارم ها نباشد، زیرا شرایط کاری غیر عادی ممکن است نیاز باشد که در ادامه در این دستورالعمل شبیه سازی خواهند شد.
1-35) آلارم ها (IBP)
تنظیم مناسب و استوار بودن ( که یعنی، دربخش مراقبت بیمار) خصوصیات آلارم تنظیم شونده، و بلند بودن و مشخص بودن و/یا روشن بودن کافی که قابل دیدن باشد در محیطی که مانیتور معمولا استفاده می شود را بررسی کنید. اگر نشانگر آلارم رها دور لازم باشد، موجود بودن و عملکرد آن را بررسی کنید. کنترل صدای آلارم شنیداری نباید به آلارم اجازه خاموش شدن یا کم شدن آن به حدی که غیر قابل تشخیص باشد بدهد مگر اینکه مانیتور به مانیتور ایستگاه مرکزی شبکه شده باشد.
مانیتور را طوری بکار بیاندازید که آلارم شنیداری و دیداری فعال شود. صدای آلارم مناسب و هر خصوصیات مرتبطی مانند فعال شدن ثبت کننده خودکار یا عملکرد فریز نمایشگر را بررسی کنید. آلارم فعال را خاموش کنید و زمانی که برای به صدا در آمدن دوباره آلارم طول می کشد را اندازه گیری کنید. شبکه آلارم تخت تا تخت و تخت تا ایستگاه مرکزی را ( هر کجا که مناسب است) بررسی کنید. ممکن است در این زمان امکان بررسی تمام آلارم ها نباشد، زیرا شرایط کاری غیر عادی ممکن است نیاز باشد که در ادامه در این دستورالعمل شبیه سازی خواهند شد.
1-36 آلارم ها (temp)
تنظیم مناسب و استوار بودن (که یعنی، دربخش مراقبت بیمار) خصوصیات آلارم تنظیم شونده، و بلند بودن و مشخص بودن و/یا روشن بودن کافی که قابل دیدن باشد در محیطی که مانیتور معمولا استفاده می شود را بررسی کنید. اگر نشانگر آلارم رها دور لازم باشد، موجود بودن و عملکرد آن را بررسی کنید. کنترل صدای آلارم شنیداری نباید به آلارم اجازه خاموش شدن یا کم شدن آن به حدی که غیر قابل تشخیص باشد بدهد مگر اینکه مانیتور به مانیتور ایستگاه مرکزی شبکه شده باشد.
مانیتور را طوری بکار بیاندازید که آلارم شنیداری و دیداری فعال شود. صدای آلارم مناسب و هر خصوصیات مرتبطی مانند فعال شدن ثبت کننده خودکار یا عملکرد فریز نمایشگر را بررسی کنید. آلارم فعال را خاموش کنید و زمانی که برای به صدا در آمدن دوباره آلارم طول می کشد را اندازه گیری کنید. شبکه آلارم تخت تا تخت و تخت تا ایستگاه مرکزی را ( هر کجا که مناسب است) بررسی کنید.
در صورت مجهز بودن به آلارم قطع پروب، با جدا کردن پروب آن را فعال کنید. اگر امکان بررسی کارکرد برخی الارم ها در این مرحله وجود ندارد (برای مثال آلارم دمای بالا یا پایین) آنها در حین کنترل های کمی بررسی کنید.
1-37) آلارم ها ( کاپنومتر ها)
تنظیم مناسب و استوار بودن (که یعنی، دربخش مراقبت بیمار) خصوصیات آلارم تنظیم شونده، و بلند بودن و مشخص بودن و/یا روشن بودن کافی که قابل دیدن باشد در محیطی که مانیتور معمولا استفاده می شود را بررسی کنید. اگر نشانگر آلارم رها دور لازم باشد، موجود بودن و عملکرد آن را بررسی کنید. کنترل صدای آلارم شنیداری نباید به آلارم اجازه خاموش شدن یا کم شدن آن به حدی که غیر قابل تشخیص باشد بدهد مگر اینکه مانیتور به مانیتور ایستگاه مرکزی شبکه شده باشد.
مانیتور را طوری بکار بیاندازید که آلارم شنیداری و دیداری فعال شود. صدای آلارم مناسب و هر خصوصیات مرتبطی مانند فعال شدن ثبت کننده خودکار یا عملکرد فریز نمایشگر را بررسی کنید. آلارم فعال را خاموش کنید و زمانی که برای به صدا در آمدن دوباره آلارم طول می کشد را اندازه گیری کنید. شبکه آلارم تخت تا تخت و تخت تا ایستگاه مرکزی را ( هر کجا که مناسب است) بررسی کنید.
برای آلارم غلظت گاز، حدود آلارم را طوری تنظیم کنید که غلظت گاز کالیبراسیون از این حدود تجاوز کند ( که یعنی حد آلارم غلظت بالا را پایین تر از غلظت گاز کالیبراسیون و حدود آلارم غلظت پایین را بالا تر از غلظت گاز کالیبراسیون تنظیم کنید.). گاز کالیبراسیون را به مانیتور تحویل دهید. فعال شدن آلارم ها دیداری و شنیداری غلظت بالا و پایین بررسی کنید. خط نمونه برداری مسدود کنید و فعال شدن آلارم انسداد را بررسی کنید. آلارم انسداد معمولا طوری تنظیم نمی شود که در جریان صفر فعال شود، به آنچه تولید کننده مشخص کرده است مراجعه کنید و فعال شدن مناسب آن را بررسی کنید.
1-38) آلارم ها (tcpO2/CO2)
تنظیم مناسب و استوار بودن (که یعنی، دربخش مراقبت بیمار) خصوصیات آلارم تنظیم شونده، و بلند بودن و مشخص بودن و/یا روشن بودن کافی که قابل دیدن باشد در محیطی که مانیتور معمولا استفاده می شود را بررسی کنید. اگر نشانگر آلارم رها دور لازم باشد، موجود بودن و عملکرد آن را بررسی کنید. کنترل صدای آلارم شنیداری نباید به آلارم اجازه خاموش شدن یا کم شدن آن به حدی که غیر قابل تشخیص باشد بدهد مگر اینکه مانیتور به مانیتور ایستگاه مرکزی شبکه شده باشد.
شرایط آلارم زیر را ایجاد کنید، و کارکرد مناسب مانیتور و فعال شدن آلارم دیداری وشنیداری را هنگامی که از حد آلارم تجاوز می شود را بررسی کنید. فعال شدن دوباره آلارم ری ست و خاموش شده را بررسی کنید. با استفاده از ست آپ آزمون کمی کنترل دما tcpO2/CO2، به افزایش دمای شبیه ساز ادامه دهید، آلارم دمای بالا باید هنگامی که دمای شبیه ساز 0.5˚C از نقطه تنظیم شده تجاوز می کند فعال شود.
پروب را از شبیه سازی که تا دما تنظیم شده مانیتور گرم شده است جدا کنید، و فعال شدن آلارم دمای پایین را هنگامی که دمای نمایش داده شده 0.5˚C از دمای تنظیم شده کمتر است را بررسی کنید. حدود آلارام غلظت پایین و بالای گاز را طوری تنظیم کنید که هنگامی که پروب در معرض هوای محیط یا بازدم تنفس قرار می گیرد از این حدود تجاوز کند. سنسور ممکن است که در معرض گاز صفر ( برای مثال N2) قرار داده شود تا آلارم tcpO2 پایین را فعال کند. آلارم ها را مشاهده کنید.
کاربردی بودن تایمر محل و فعال کردن آلارم را بررسی کنید.
اگر مانیتور هر شرایط آلارم دیگری را نشان می دهد، آلارم را تحریک کنید و نشان دادن شرایط آلارم توسط مانیتور را بررسی کنید.
1-39) مد ها فشار (IBP)
نمایش صحیح فشار های سیستولیک، دیاستولیک و متوسط توسط مانیتور را با سوئیچ کردن شبیه ساز مبدل بین دو فشار تنظیم شده و توجه به اینکه فشار نشان داده شده در مد سیستولیک بیشترین، فشار میانگین کمتر و فشار دیاستولیک کمترین است. فشار پالی، اگر موجود است، باید اختلاف بین فشار سیستولیک و دیاستولیک باشد. ( تست های کمی و تکرار پذیر بیشتری با وجود شبیه ساز مبدل با خروجی شکل موج فشار دینامیک قابل اجرا می باشد. اگرچه، این آزمون کمی کافی می باشد، خرید شبیه ساز دینامیک صرفا برای این آزمون لزومی ندارد.).
به دلیل اینکه برخی مانیتور ها میانگین حقیقی را محاسبه نمی کنند، مقدار میانگین نشان داده شده با توجه به شکل موج و مانیتور استفاده شده متفاوت می باشد.
1-40) لوازم جانبی (NIBP)
تمام کاف ها باید تمیز و شرایط خوبی داشته باشند بدون هیچ پارگی در بخیه ها. به دنبال علایم ترک یا تنزل در کیسه[5] باشید. از بسته شدن و محکم ماندن چسب ولکرو[6] اطمینان حاصل کنید.
1-41) لوازم جانبی ( Temp)
پوشش های پروب باید به همراه ترمومتر نگهداری شوند. اگر پوشش ها گم شده یا به درستی نگهداری نشده اند( برای مثال طوری که از تمیزی آنها محافظت نشود) پرسنل بالینی را آگاه سازید . بعد از آزمون پوشش استفاده شده نباید روی پروب جا بماند.
2) کنترل های کمی
2-1) کالیبراسیون نرخ (ECG)
با استفاده از نرخ شبیه سازی شده 60 و 120 پالس در دقیقه، نمایش ترخی در بازه 5% ای یا 5bpm (هر کدام که بزرگتر اس) نرخ تنظیم شده (55 تا 65bpm) توسط نشانگر نرخ را بررسی کنید. در حال کار بودن نشانگر های شنیداری و دیداری QRS را بررسی کنید.
2-2) آلارم نرخ (Ecg)
ست آپی مانند آزمون قبلی را استفاده کنید. برای آلارم نرخ بالا و پایین معمول تنظیمات 120bpm و 40bpm به ترتیب نیاز است تا فعال شدن آلارم بالاتر یا پایین تر از نرخ تنظیم شده مربوطه بررسی شود.
2-3) نشتی هوا (NIBP)
از شبیه سازNIBP استفاده کنید و یا کاف را دور عضو شبیه سازی شده ببندید. کاف را باد کنید ( از فانکشن کالیبراسیون استفاده کنید) تا حدود حداکثر میزان نمایش داده شده. بعد از یک دقیقه نمایشگر را بخوانید تا میزان فشار از دست رفته بر مبنای mmHg/min مشخص شود. این نرخ نباید بیشتر از 15mmHg/min باشد. اگر بیشتر بود، تمام اتصالات را چک کنید و این عمل را دوباره انجام دهید.
اگر سیسیتم اجازه تست بدین صورت را نمی دهد، کاف را به دور عضو شبیه سازی شده ببندید. ست فشار خون را به دستگاه اندازه گیری (meter or Gauge) کالیبره شده متصل کنید، مانند شکل 1.

شکل 1. ست آپ تست
2-4) دقت فشار (NIBP)
از شبیه ساز NIBP استفاده کنید و یا ست فشار خون را به دستگاه اندازه گیری مطابق شکل 1 متصل کنید. سیستم را تا حدود 200mmHg باد کنید یا از طریق حباب فشار یا حالت کالیبراسیون. مقدار خوانده شده توسط دستگاه نباید بیشتر از 3mmHg با مقداردستگاه تست تفاوت داشته باشد. ابن عمل را برای مقادیر 120mmHg و 80mmHg تکرار کنید.
2-5) دقت فشار (IBP)
این آزمون دقت وخطی بودن مانیتور را بررسی می کند. شبیه ساز مبدل را به مانیتور متصل نمایید. اگر مقدار خوانده شده اولیه 0mmHg نمی باشد، آن را صفر نمایید. فشار ماکزیمم، بالا و پایین را شبیه سازی کنید ( برای مثال 10mmHg, 100mmHg, 200mmHg). فشار نمایش داده شده باید در بازه 2% ای مقادیر شبیه سازی شده باشد ( یا 1mmHg در فشار های کمتر از 50mmhg).
2-6) دقت آلارم (IBP)
آلارم را روی تنظیمات بالا و کم مناسب تنظیم کنید ( برای مثال به ترتیب 100mmHg و 180mmHg) و با تغییر فشار شبیه سازی شده مقدار حقیقی آلارم را بیازمایید. بطور جایگزین، فشار شبیه سازی شده مناسبی را تنظیم کنید و تنظیمات آلارم بالا و کم را به ترتیب کمتر و بیشتر کنید، تا آنجا که آلارم فعال شود. مانیتور باید در 2%ای مقدار تنظیم شده آلارم دهد.
توجه: بسیاری از مانیتور ها تاخیر آلار ( تا حدود 11 ثانیه) دارند، که هنگام اجرا این آزمون باید در نظر گرفته شود.
2-7 دقت دما، مد قابل پیش بینی
دقت نسبی دمارا با گرفتن دمای دهان بررسی کنید. مقدار خواندهشده توسط ترمومتر الکترونیکی و جیوه ای را روی یک شخص و در یک زمان مقایسه کنید. با این روش انتظار چند دهم سلسیوس اختلاف را داشته باشید. خطاهای بزرگ و نتایج متناقض ممکن است ناشی از تکنیک غلط کاربر با هر یک از ترمومترها باشد. تکنیک نامناسب شامل شکست در نگهداشتن ترمومتر جیوهای در محل به مدت لازم ( ۳ تا ۸ دقیقه)، جایگذاری اشتباه پروب و/یا ترمومتر شیشه ای، تکرار اندازه گیری با ترمومتر الکترونیکی قبل از اینکه پروب بطور مناسب خنک شود،و تکرار اندازه گیری با ترمومتر الکترونیکی بدون تعویض پوشش پروب.
ترمومترهایی که مجاز برای کارکرد در مد وضعیت پایدار هستند بررسی مد پیشگویانه را سهولت میبخشند و میتوانند با حمام آب آزموده شوند. اگر چه، وضعیت پایدار تمام مدارات پیشگویانه را برسی نمیکند. درفترچه راهنمای ترمومتر را برای آموزشهای خاص مربوط به فعال سازی مدآ وضعیت پایدار و مشخصات و جهت دهیها برای آزمون مطالعه کنید.
2-8 صحت دما، مود وضعیت پایدار (ترمومترهای ترمیسوتری) (Temp)
صحت ترمومتر را در حمام آب با دمای معلوم یا شبیه ساز پروب بیمار بیازمایید. دقت را در C°۳۵ (C°۹۵)،F°۳۷ (C°۹۸.۶)، و F°۳۹ (C°۱۰۲.۲) بررسی کنید. ترمومتر را در دمایی نزدیک به کمترین و بیشترین مقدار رنج به منظور گسترهای از کاربردها بررسی کنید ( برای مثال مانیتورینگ هیپوترمیا).
اگر پروب شبیه ساز بیمار موجود نیست، حمام آب دمای ثابت کنترل شده گرمایی برای اندازهگیری صحت استفاده نمائید. بطور جایگزین، آب گرم و سرد شیر میتوانند در لیوان عایق یا فلاسک گرمایی برای به دست آوردن دمای تست مورد نظر با یک دیگر مخلوط شوند. از ترمومتر دقیق برای اندازه گیری دمای آب استفاده کنید. اگر ترمومتر کالیبراسیون جیوه ای (جیوه-در-شیشه) استفاده کنید، تا عمق توصیه شده برای خواندن مقدار صحیح وارد کنید. دما را با اضافه کردن آب گرم و سرد در صورت نیاز تغییر دهید. آب را بطور متناوب هم بزنید و برای رسیدن پروب دما و ترمومتر کالیبراسیون به تعادل در دمای آب قبل از خواندن مقادیر و مقایسه آنها زمان کافی را در نظر بگیرید. اگر زمان های پاسخ ترمومتر الکترونیکی تحت آزمون و ترمومتر کالیبراسیون اختلاف بزرگی دارد یا اگر ترمومتر تحت آزمون نوعی است که دمای ماکزیمم را در هنگام اندازه گیری می خواند، نوسان یا کاهش در دمای حمام آب ممکن است باعث خطا شود. هنگامی که چندین ترمومتر در حال بازرسی است، از سه رگ برای برقراری سه دمای آزمون بطور همزمان برای جلوگیری از لزوم تغییر دما استفاده کنید. همچنین، اگر شرایط اجازه می دهد، با قرار دادن پروب های تمام ترمومتر ها در یک حمام برای آزموده شدن بطور همزمان در وقت صرفه جویی کنید.
اگر پروب شبیه ساز بیمار استفاده می شود، به یاد داشته باشید که شبیه ساز فقط مدارات را تست می کند نه خود پروب را؛ بنابر این، کارکرد پروب و دقت آن برای حد اقل یک دما هنوز باید آزموده شود. روش راحت فرو بردن پروب ها بطور همزمان داخل حمام آب با دمای بدن می باشد، بگذارید که به تعادل برسند، و بطور پشت سر هم هر پروب را به واحد یا ماژول ترمومتر از قبل آزمون شده وارد کنید. تمام پروب ها باید مقدار یکسانی را نشان دهند. برخی تغییرات نرمال می باشد زیرا دمای آب مقدار خیلی کمی با توجه به مکان درون حمام تغییر می کند و آب با گذشت زمان به آهستگی سرد می شود.
دقت ترمومتر های وضعیت ثابت باید در محدوده 0.3˚C(0.5˚F) یا در بازه ای که تولید کننده مشخص کرده است باشد، با مقدار مجازی برای خطا های محتمل در سیستم اندازه گیری.
2-9 آلارم های دما (Temp)
این آزمون آلارم های دمای بالا و پایین ماژول های دستگاه مانیتورینگ را بررسی می کند. آلارم دمای پایین را کمتر از 35˚C تنظیم کنید و پروب را در حمام آب 35˚C فرو برید، یا شبیه ساز را در مقاومت معادلی تنظیم کنید. به آرامی تنظیمات آلارم را افزایش دهید تا هنگامی که آلارم فعال شود. آخرین تنظیمات آلارم و دمای حمام آب حقیقی را ثبت کنید. باید در محدوده 0.6˚C باشد.
آلارم دمای بالا را بیشتر از 39˚C تنظیم کنید و پروب را در حمام آب 39˚C قرار دهید یا از شبیه ساز پروب بیمار استفاده کنید. تنظیمات را به آرامی کم کنید تا هنگامی که آلارم فعال شود. تنظیمات آلارم و دما حمام آب حقیقی را ثبت کنید. آنها نیز باید در محدوده 0.6˚C باشد.
2-10 دقت غلظت اکسیژن (کاپنومتر ها)
گاز کالیبراسیون حاوی O2 را به مانیتور تحویل دهید ، و غلظت O2 نمایش داده شده و تحویل دهید را ثبت کنید. مقدار نمایش داده شده باید در محدوده 2Vol% یا در محدوده 5%ای مقدار مورد انتظار باشد، هر کدام که بزرگتر است. اگر نمایش غلظت کار دقیق نباشد، مانیتور را کالیبره کنید. ( توجه: Vol% به مقدار مطلق در مقابل % مقدار اشاره می کند، برای مثال خطا 5%( از مقدار) در 40vol% از o2 برابر است با خطا 2vol%). توجه: تولید کننده ممکن است برای این آزمون ضمیمه ای فراهم آورد.
2-11 دقت غلظت دی اکسید کربن ( کاپنومتر ها)
گاز کالیبراسیون حاوی CO2 را به مانیتور تحویل دهید، و مقدار تحویل داده شده و نمایش داده شده CO2 را ثبت کنید. مقدار نمایش داده شده باید در محدوده 0.4vol%(±3mmHg) یا در محدوده 10%ای از غلظت تحویل داده شده باشد، هر کدام که بزرگتر است.
2-12 دقت غلظت عامل هالوژنه[7]
عاملی را روی مانیتور انتخاب کنید، و گاز کالیبره حاوی آن عامل را به مانیتور تحویل دهید. غلظت نمایش داده شده و تحویل داده شده عامل را ثبت کنید. مقدار نمایش داده شده باشد در بازه 0.25Vol% غلظت تحویل داده شده باشد.
2-13 دقت غلظت اکسید نیتروژن ( کاپنومتر ها)
گاز کالیبراسیون حاوی N2O را به مانیتور تحویل دهید، و مقدار تحویل داده شده و نمایش داده شده N2O را ثبت کنید. مقدار نمایش داده شده باید در محدوده 5vol% یا در محدوده 10%ای از غلظت تحویل داده شده باشد، هر کدام که بزرگتر است.
2-14 دقت جریان نمونه برداری (کاپنومتر ها)
فلومتر را به ورودی نمونه برداری متصل کنید، و جریان نمونه برداری در بیشترین تنظیمات جریان را بازبینی کنید. نرخ جریان باید در محدوده ای که تولید کننده مشخص کرده است قرار گیرد.
2-15 کنترل دما (tcpO2/CO2)
اگر شبیه ساز بیمار توسط تولید کننده موجود باشد، پروب را به مانیتور محکم کنید. اگر شبیه ساز موجود نمی باشد، از حمام آب می توان برای شبیه سازی دمای پوست استفاده کرد. نقطه ی دمایی که معمولا استفاده می شود را انتخاب کنید. با تنظیم اولیه دما در 30˚C، نمایش نشانگر هیتر مبنی بر روشن بودن هیتر را باز بینی کنید. دمای شبیه ساز را افزایش دهید. هنگامی که دمای شبیه ساز به نقطه دما تنظیم شده ( در محدوده 0.1˚C) برسد، نشانگر هیتر باید خاموش باشد.
2-16 دقت نمایشگر دما (tcpO2/CO2)
نمایشگر دما پوستی باید در بازه 0.3˚C از دما شبیه ساز باشد.
2-17 دقت نمایشگر اکسیژن (tcpO2/CO2)
پروب را در معرض گاز کالیبراسیون شامل O2 قرار دهید و قرار گرفتن مقدار نمایش شده در بازه ±5mmHg یا 10% از غلظت حقیقی، هر کدام بزرگتر است، را باز بینی کنید.
2-18 دقت نمایشگر دی اکسید کربن (tcpO2/CO2)
پروب را در معرض گاز کالیبراسیون شامل CO2 قرار دهید و قرار گرفتن مقدار نمایش شده در بازه ±5mmHg یا 10% از غلظت حقیقی، هر کدام بزرگتر است، را باز بینی کنید.
3- نگهداشت پیشگیرانه
3-1 تمیز کردن:
فن را در صورت نیاز تمیز کنید.
3-2 تمیز کردن (کاپنومتر)
با توجه به توصیه های تولید کننده خط نمونه برداری داخلی را در صورت لزوم تمییز نمایید.
3-3 روغن کاری
درایو کاغذ ثبت کننده نمودار و/ یا هر پمپ کاپنومتری را بر اساس توصیه های تولید کننده و در صورت لزوم روغن کاری کنید.
3-4 تعویض
قطعات ( برای مثال تله آب، لوله ها، شلنگ ها، اتصالگر ها، کاف ها، مخازن گاز کالیبراسیون و باتری ها) را در صورت لزوم تعویض نمایید. برخی مانیتور ها به همراه فن خنک کننده فیلتر هو دارند. این فیلتر ها باید بررسی شوند و در صورت نیاز تعویض شوند.
اگر هر دستورل العمل آزمونی نشانگر ضعیفی یا معیوبی باتری باشد، حتی بعد از 12 ساعت یا زمان بیشتر از این شارژ شدن، باتری را عوض کنید. گزارش برخی کاربران حاکی از این است که تعویض مرتب و پیشگیرانه باتری بطور سالانه یا یک سال در میان قابلیت اطمینان را افزایش داده و تماس های تقاضای سرویس را کاهش می دهد. هنگام تعویض باتری تاریخ تعویض را روی باتری جدید یا مانیتور یاد داشت کنید. بعد از تعویض و گذشن زمان مناسب برای شارژ باتری بازرسی را اعمال کنید.
3-5 تعویض (کاپنومتر ها)
سل O2، فیلتر های هوا، تله های آب و جذب کننده های CO2 را در صورت نیاز عوض کنید. تاریخ تعویض را روی برچسب سل O2 ثبت کنید پیش از آنکه آنرا در مانیتور نصب کنید.
3-6 کالیراسیون
با توجه به دستورالعمل تولید کننده کالیبراسیون را انجام دهید.
1- تشخیص QRS ( 4.2.6، EC13)
مانیتور های قلبی باید قابلیت تشخیص نرخ ضربان قلب را برای رنج ها سیگنال های ECG و نویز مشخص شده در زیر را داشته باشند.
1-1 رنج دامنه و زمان موج QRS (4.2.6.1، EC13)
برای قطار پیوسته پالس های ECG شبیه سازی شده (شکل 6)، دستگاه باید رنج نرخ ضربان قلب و صحت ملزومات 2 را داشته باشد. کمترین رنج دامنه QRS ( ar+as) 0.5mv تا 5mv می باشد، و بازه موج QRS بین 70ms تا 120ms (40ms تا 120ms برای مانیتور های نئوناتال/کودک) می باشد. برای مانیتور هایی که برای بیماران بزرگسال تنظیم شده اند، قسمت سنجش نرخ قلب نباید به سیگنالی با دامنه QRS برابر با 0.5mV یا کمتر، یا بازه 10ms یا کمتر با دامنه 1mV پاسخ دهد. پاسخ به هر یک یا هر دو این سیگنال ها برای مانیتور های که برای بیماران کودک/ نئوناتال تنظیم شده اند مجاز می باشد.
1-2 تلورانس ولتاژ فرکانس خط(4.2.6.2 EC13)
بیشترین فرکانس خط از پیک تا دره دامنه ولتاژ سینوسی که بتواند روی قطاری از سیگنال های QRS بدون تجاوز از حدود خطای مشخص شده در 2 سوار شود برای صحت نرخ ضربان قلب نشان داده شده نباید کمتر از 100µv p-v باشد. سیگنال QRS باید دامنه 0.5mV، زمان 100ms و نرخ تکرار 80bpm باشد. اگر دستگاه متصل به فیلتر فرکانس خط است، فیلتر در حین این آزمون می تواند روشن شود.
1-3 تلورانس راندگی(4.2.6.3 EC13)
هنگامی که موج مثلثی 1Hz با 4mv p-v رو قطاری از سیگنال های QRS با دامنه 0.5mV ، زمان 100ms، و نرخ تکرار 80bpm سوار شده است، مانیتور قلبی بایدنرخ ضربان قلب را در بازه حدود خطای مشخص شده در 2 نمایش دهد.
2- دقت HR (4.2.7 EC13)
حداقل بازه اندازه گیری HR باید 30 الی bpm200 باشد، مقدار خوانده شده در خروجی با خطای کمتر از ±10 درصد نرخ ورودی یا ±5bpm ، هر کدام که بزرگتر است. مانیتور هایی قلبی که برای استفاده کودکان/ نئوناتال برچسب گذاری شده اند باید رنج بیشتری تا حداقل 250bpm داشته باشند. بعلاوه، ECG ورودی با نرخ کمتر از کمترین حد نرخ اندازه گیر نباید باعث شود که اندازه گیر نرخی بزرگتر از این کمترین حد نشان دهد. سیگنال ورودی با نرخ بیشتر از بیشترین حد اندازه گیر، تا 300bpm( برای مانیتور های برچسب گذاری شده برای استفاده کودکان/ نئوناتال) ، نباید باعث شود که اندازه گیر نرخی کمتری از حد بالای آن نمایش دهد.
3- حساسیت دامنه (EC13,4.2.9.5)
(a انتخاب گین: حداقل تنظیمات گین دستگاه نباید کمتر از 5mm/mV باشد. دستگاه های با قابلیت نمایش دائمی باشد حداقل یک تنظیمات گین ثابت (10mm/mV) را فراهم کنند. این الزام بدون توجه به اینکه کنترل گین متغییر پیوسته فراهم می باشد یا خیر باید برقرار باشد.
(b کنترل گین: کنترل گین متغیر پیوسته باید فراهم باشد، خروجی ثبت شده باید هنگامی که این مد انتخاب شده است نشان دهد. هر تغییر گین خودکاری باید دارای امکان لغو آن بطور دستی را داشته باشد.
(c سوئیچینگ گین: اگر سوئیچینگ یا تغیییر گین خودکار فراهم می باشد، خروجی ثبت شده باید هنگامی که این مد ها انتخاب شده اند را نمایش دهند. هر تغییر گین خودکاری باید دارای امکان لغو آن بطور دستی را داشته باشد.
(d پایداری گین: تغییر گین یک دقیقه بعد از برقدار کردن دستگاه نباید از 0.66 درصد در دقیقه تجاوز کند. تغییرات کل در یک ساعت نباید از ±10 درصد هر تنظیمات گین ثابت موجودی تجاوز کند.
توجه: دستگاه هایی که بطور همزمان ثبت های دائمی و نمایش های غیر دائمی را فراهم می آورند نیاز به فراهم آوردن گین مشابهی برای هر دو آنها ندارند.
4- حساسیت محور افقی (EC 13, 4.2.9.6)
(a دستگاه های دارای نمایشگر های دائمی باید حداقل یک محور افقی (25mm/s) فراهم آورند. صحت محور افقی باید اجازه اندازه گیری زمان با خطای کمتر از ±10 درصد برای بازه زمانی 0.2s تا 2s را دهد.
(b برای دستگاه های دارای نماشگر های غیر دائمی، محور افقی موجود باید در برچسب گذاری مشخص شده باشد. صحت محور افقی برای هر تنظیماتی نباید بیشتر از ±10 درصد در کل پنجره نمایش متغییر باشد.
5 و 6) پاسخ زمانی، پاسخ فرکانس و فیلتر 50Hz (EC13, 4.2.9.8)
مانیتور باید آنچه برای دو نوعی سیگنال ورودی در جدول 3 مشخص شده است را اجابت کند. برای روش A، خروجی با آنچه با سیگنال 5Hz ورودی بدست می آید نسبت دارد. برای روش B، پاسخ خروجی با آنچه برای ورودی موج مثلثی تکرار پذیر با قاعده مثلث برابر با 200ms و نرخ تکرار 1Hz یا کمتر بدست می آید نسبت دارد. آزمون پاسخ فرکانسی باید هر دو روش A و B را اجابت کند. (شکل 1)

7) حذف پیس (EC 13, 4.1.4)
اطلاعات زیر باید داخل دفترچه سرویس و دفترچه کاربر گنجانده شده باشد:
7-1 خذف پیس بدون اضافه جهش[8]
آشکار سازی توسط HR نمایش داده شده توسط مانیتور برای پالس های پیس میکر دارای دامنه (ap) از ±2mV تا ±700mV و عرض پالس (dp) از 0.1ms الی 2ms ایجاد می شود. اگر مانیتور بطور موثر نتواند پالس های داخل این بازه را حذف کند، آشکارسازی باید در بازه دامنه و عرض پالسی که مانیتور توانایی حذف آن را دارد صورت گیرد. قابلیت حذف پالس پیس مانیتور باید برای موارد زیر آشکار شود: (a) پالس پیس تنها به شکل نشان داده شده در شکل 5a، (b) پالس های پیس میکر با QRS-T پیس شده معمولی( شکل 5b)، و (c) پالس هایپیس میکر با الگو QRS پیس شده بطور نا موثر (شکل 5c). در تمام حالات، اضافه جهش باید کمتر از 5 درصد دامنه پیسر ( 0.05 ap در شکل 5a) و زمان تنظیمات اضافه جهش باید کمتر از 5 میکرو ثانیه باشد. زمان افزایش و کاهش باید 10 درصد عرض پالس باشد، اما از 100µs نباید بیشتر باشد، و زمان روشن بودن پالس پیس میکر باید در 40ms یا کمتر قبل از روشن شدن QRS صورت گیرد.
7-2 خذف پیس با اضافه جهش
آشکار سازی توسط HR نمایش داده شده توسط مانیتور برای پالس های پیس میکر دارای دامنه (ap) از ±2mV تا ±700mV و عرض پالس (dp) از 0.1ms الی 2ms ایجاد می شود. اگر مانیتور بطور موثر نتواند پالس های داخل این بازه را حذف کند، آشکارسازی باید در بازه دامنه و عرض پالسی که مانیتور توانایی حذف آن را دارد صورت گیرد. قابلیت حذف پالس پیس مانیتور باید بر اساس آنچه در 7-1 مشخص شده است آشکار شود. در تمام حالات، اضافه جهش (a0) بایدثابت زمان شارژ دوباره بین 4ms الی 100ms داشته باشد، زمان های افزیش و کاهش باید 10 درصد عرض پالس باشد، اما بیشتر از 100µs نباشد، و زمان روشن بودن پالس پیس میکر باید در 40ms یا کمتر قبل از روشن شدن QRS رخ دهد.
دامنه اضافه جهش (a0) باید توسط روش A یا B زیر تعریف شود، و باید آشکار شود هر گاه مانیتور برای روش A، روش B، یا هردو مشخص شده است.
روش A: a0 بید در بازه 0.025 ap الی 0.25ap، مستقل از انتخاب ثابت زمانی، اما بزرگتر از 2mV نباشد.
روش B: a0 باید برابر با apdp/t0 باشد.
توجه: برای روش B، صاف نبودن بالای پالس اصلی مجاز استف اما با مقدار خم شدگی برابر با دامنه اضافه جهش، که خازن کوپلینگ اجاد خواهد کرد. همچنین، روش B با پالس های پیسر متوالی A-V، اضافه جهش پالس بطنی باید هر مانده باقیمانده ای از اضافه جهش مغشوش پالس دهلیزی را شامل شود.
7-3 حذف پالس پیس آشکار شده برای سیگنال های سریع ECG
آشکارسازی باید با V/s RTI نرخ Slew ورودی که باعث میشود 50 درصد پالس های شکل 5d آشکار ساز پالس پیس دستگاه را تریگر کنند. اگر مانتور ها در مد های کاری مختلف رفتار متفوتی دارند، این نیز باشد آشکار گردد.
7-4 حضور پالی پیس میکر در خروجی کمکی:
اگر هر شایسته سازی توسط مانیتور روی پالس ها پیس میکری که در خروجی کمکی مانیتور صورت می گیرد باید آشکار شود. مشخص کنید که تنها فیلتر میان گذر اعمال می شود، یا پالس های پیس میکر توسط پالس های دیجیتال ثابت بر داشته یا تعویض می شوند. متناسب با آن عرض فیلتر یا شکی پالس های جایگزین را نشان دهید.
7-5 از کار انداختن آشکارساز پالس پیسر
اگر اوپراتور می تواند آشکارساز پالس پیسر را از کار بیاندازد ( یا باعث در نظر گرفته نشدن آن شود)، آشکارسازی از انتخاب این مد باید صورت گیرد. اگر شرایط سیگنال خاصی برای از کار انداختن آشکارساز پالس پیسر معلوم است، این شرایط نیز باید آشکار شود.
7-6 خلاصه


جدول 2 خلاصه ای از ملزومات برچسبگذاری/ آشکار سازی این استاندارد را راهم آورده است.
8- آلارم HR
درصورت وجود، هنگامی که HR برای مدت مشخصی خارج از حدود تنظیم شده HR باشد، سیستم آلار قلبی باید آلار م های شنیداری و دیداری تولید کند. نشانگر این آلارم برای دستگاه های که به استگاه مرکزی متصل هستند باید در کنار تخت ایجاد شود. بعلاوه، سیستم آلارم باید با مازومات زیر نیز همخوانی داشته باشد:
8-1 بازه حد آلارم
بازه حد بالای آلارم برای مانیتور های بزرگ سالان باید از 100bpm یا کمتر از آن تا 200bpm یا بیشتر از آن ، و برای مانیتور های کودکان/ نئوناتال تا 250bpm یا بیشتر از آن افزایش یابد. بازه حد پایین آلارم باید از 30bpm یا کمتر تا 100bpm یا بیشتر افزایش یابد.
8-2 دقت (رزولوشن) تنظیمات حد آلارم
قابلیت رزولوشن برای تنظیمات حدود آلارم باید ±10 درصد تنظیمات عددی یا ±5bpm، هر کدام که بزرگتر است باشد.
8-3 صحت حد آلارم
بیشترین خطا در تنظیمات حد آلارم باید 10± درصد تنظیمات عددی یا ±5bpm، هر کدام که بزرگتر است باشد. خطا (ed) در تنظیمات حد آلارم با معادله زیر تعریف می شود:

که در آن:
Rd نمایشگر HR ای که در آن به آستانه آلارم رسیده است
Rs تنظیمات حد آلارم
بعلاوه، سیگنال های ECG در نرخ های کمتر از حد پایین آشکار شده بازه آلارم نباید در تولید آلارم با شکست مواجه شوند. اگر آلارم ها از کار نیافتاده اند، سیگنال های ورودی ECG با نرخ های بیشتر از حد بالای آشکا شده بازه الارم، تا 300bpm( 350bpm برای کودکان/نئوناتال)، نباید در تولید آلارم با شکست مواجه شوند.
8-4 زمان برای آلارم وقفه قلبی
زمان آلارم برای تغییر پله ای در HR از 80bpm تا 0bpm، با حد آلارم پایین تر تنظیم شده به در نزدیکترین حالت ممکن به 60bpm، نباید از 10 ثانیه تجاوز کند.
8-5 زمان برای آلارم HR پایین
زمان آلارم برای تغییر پله ای در HR از 80bpm تا 40bpm، با حد آلارم پایین تر تنظیم شده به در نزدیکترین حالت ممکن به 60bpm، نباید از 10 ثانیه تجاوز کند
8-6 زمان برای آلارم HR بالا
زمان آلارم برای تغییر پله ای در HR از 80bpm تا 120bpm، با حد آلارم پایین تر تنظیم شده به در نزدیکترین حالت ممکن به 100bpm، نباید از 10 ثانیه تجاوز کند
[1] Transcutaneous
[2] Biomedical Benchmark Support Assesment Form
[3] IPM Procedure Customization Tool
[4] Bracket
[5] Bladder
[6] Velcro
[7] Halogenated Agent
[8] Overshoot